Mi hijo/a se ha hecho daño en un tobillo ¿puede ser grave?
– “Esguinces en el tobillo”
¿Qué es un esguince?
Actualmente, existe en los niños un auge en la demanda funcional, su crecimiento es cada vez más rápido y la práctica de actividades deportivas es mayor en intensidad. Un reciente estudio estadounidense determinó la incidencia de lesiones del tobillo entre 2002 y 2006: el pico de incidencia máximo se produjo entre los 15 y los 19 años (7,2 por cada 1.000 personas por año) con una gran mayoría de varones. El traumatismo aparecía casi en el 50% de los casos durante actividades deportivas. (1)
Los esguinces de tobillo son un motivo de consulta frecuente entre niños y adolescentes, el aumento de su incidencia puede estar relacionado a un desarrollo precoz de la pubertad así como a un aumento de la obesidad infantil. (2) Sobre todo la incidencia aumenta a partir de los 10 años de edad, ya que en niños de menor edad suele estar presente una gran laxitud ligamentosa, siendo más frecuentes las epifisiólisis (fracturas del cartílago de crecimiento) en ellos. (1,3)
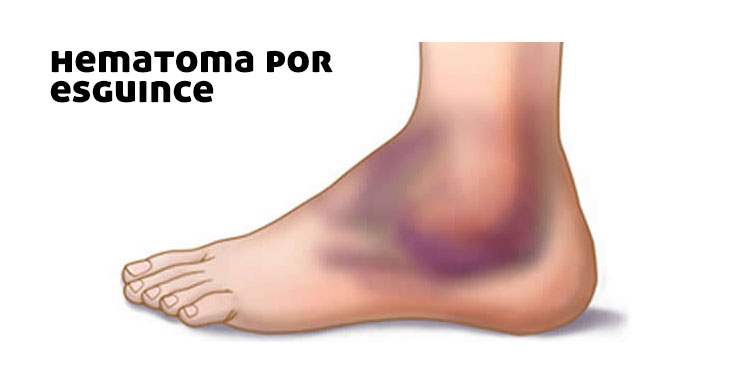
Se trata de una de las lesiones músculo esqueléticas traumáticas con mayor prevalencia. Su etiología está estrechamente relacionada a un mecanismo de lesión en inversión, en el 95% de los casos (4). Su aparición es frecuente en deportes como atletismo, fútbol, baloncesto o baile. Representa el 40% de las lesiones deportivas. (5-8) Los entrenamientos de hasta 20 horas semanales son frecuentes en centros deportivos escolares. (9-10) La edad de inicio de los entrenamientos intensivos, decrece y aumentan los programas que exponen a los niños a cantidades excesivas de ejercicio, lo que incrementa el riesgo de lesión. (11-12)
¿Cómo se clasifican?
Según la inestabilidad que provoque la lesión, clásicamente podemos clasificar los esguinces en tres grados: (3)
- Grado I: caracterizado por la distensión de fibras ligamentosas sin rotura ni inestabilidad con mínima impotencia funcional
- Grado II: existe desgarro parcial de ligamento con discreta inestabilidad.
- Grado III: presenta rotura completa de ligamento con inestabilidad articular.
Sin embargo, desde el punto de vista práctico igual resulta interesante clasificarlos clínicamente, según el grado de inflamación: (13)
- Leve: El niño puede apoyar e incluso caminar con un dolor tolerable sin existir hinchazón.
- Moderado: El niño puede apoyar y mantenerse en pie pero la marcha es limitada ya que existe hinchazón, edema y equimosis leve.
- Grave: El niño no puede apoyar debido al dolor. Tobillo completamente hinchado acompañado de importante equimosis.

¿Cómo se tratan?
El tratamiento de este tipo de patología es conservador. Dependerá del grado de inflamación e impotencia funcional. Es importante antes de iniciar cualquier tratamiento realizar una correcta anamnesis y exploración física. Conocer datos como la fecha del traumatismo de forma precisa, las circunstancias de aparición, tipo de dolor etc. Es importante para poder orientar mejor el tratamiento. Siempre se deben tener en cuenta los antecedentes traumáticos del niño.
Ante la sospecha de fractura se solicita estudio radiológico del pie y tobillo, proyecciones antero-posteriores y laterales del mismo, considerándose la edad del paciente y las reglas de Ottawa para estudios radiológicos. La TC (tomografía computerizada) es un complemento para visualizar el plano óseo y ayuda en el diagnóstico cuando se desprende algún fragmento óseo o cartilaginoso. La RMI (resonancia magnética por imágenes) permite estudiar las estructuras capsulo-ligamentosas para detectar las soluciones de continuidad presentes (14)
Los esguinces de tobillo son tratados comúnmente siguiendo el método PRICE (Protection, Rest, Ice, Compression, Elevation) (15). Además, se utilizan ejercicios para mejorar el rango de movimiento, fuerza y propiocepción.(16) Con estas cuatro normas preventivas y la prescripción de AINEs (antiinflamatorios no esteroideos) se pretende minimizar el dolor, edema, eritema para promover una movilización lo más temprano posible(17) tanto en patologías agudas como en patologías por sobreuso. (16, 18-19)
Aspectos a tener en cuenta en el tratamiento de dicha patología atendiendo al estadío en el que se encuentra:
- Esguince grado I o leves: Aplicar frío local (por ejemplo hielo durante unos 20 minutos, cada 2 horas) y realizar vendaje compresivo, sumado a elevación y descarga o carga parcial 2-3 días. Posteriormente, realizar fisioterapia propioceptiva para prevenir la aparición de nuevos esguinces en el futuro. (3)
- Esguince grado II o moderados: Aplicar frío local (por ejemplo hielo durante unos 20 minutos, cada 2 horas), y realizar vendaje compresivo, sumado a elevación del pie y AINES. Evitar apoyar durante una semana aproximadamente el pie. Posteriormente, cuando ha cedido la inflamación, se pueden realizar vendajes funcionales para comenzar así la marcha de forma gradual y el apoyo o colocar ortesis. También es de gran ayuda recurrir a fisioterapia propioceptiva para prevenir la aparición de nuevos esguinces en el futuro. (3)
- Esguince grado III o grave: El tratamiento de las lesiones de grado III es más controvertido debido a que, habitualmente, este tipo de lesión no tiene buen pronóstico sea cual sea el método de tratamiento escogido. Algunos autores recomiendan la reparación quirúrgica primaria como método de elección, otros un tratamiento funcional con diferentes fases de movilización rápida controlada y, finalmente, otros aconsejan inmovilización con yeso u ortesis rígidas. (20) El tiempo de inmovilización varía entre 3 y 6 semanas según el caso (13).
¿Cómo evitar que se repitan en un futuro?
Para evitar la repetición de los esguinces, es necesario realizar una rehabilitación propioceptiva adecuada tras la producción del primer esguince, de lo contrario, se debilita el tobillo y lo hace propenso a repetir. Con el crecimiento y aumento de la edad, disminuye la laxitud ligamentosa y, con ello, la tendencia a los esguinces de repetición (3)
Si el esguince no se trata o se trata mal, puede generar un verdadero hándicap deportivo por la sensación de inestabilidad y de inseguridad funcional a la que da lugar durante la carrera y la marcha por ejemplo (21). Solamente si no se obtienen resultados positivos tras emplear el tratamiento conservador, y al cabo de al menos 6 meses de evolución de esguinces recidivantes o crónicos, tras un estudio completo que incluya un artro-TC, se podrá proponer un tratamiento quirúrgico, éste ha sido bien descrito por autores como Langlais et al. Y siempre debe ser la excepción. (22)
Bibliografía
-
Waterman BR, Owens BD, Davey S, Zacchilli MA, Belmont Jr PJ. The epidemiology of ankle sprainsin the United States. J Bone Joint Surg Am 2010;92:2279–84
-
Vacquerie, V. Esguinces de tobillo en niños y adolescentes. EMC – Podologi¬a. 2015;17(1):1–8.
-
López J. Fracturas infantiles más frecuentes. Esguinces y epifisiolisis.Pediatr Integral.2019; 23(4): 221.e1–221.e14
-
Launay F. Sports-related overuse injuries in children. Orthop Traumatol Surg Res [Internet]. 2015;101(1):S139–47
-
Browne GJ, Barnett PL. Common sports-related musculoskeletal injuries presenting to the emergency department. J Paediatr Child Health [Internet]. 2016;52(2):231– 6
-
Frisch A, Croisier J-L, Urhausen A, Seil R, Theisen D. Injuries, risk factors and prevention initiatives in youth sport. Br Med Bull [Internet]. 2009;92(1):95– 121.
-
Faude O, Röbler R, Junge A. Football Injuries in Children and Adolescent Players: Are There Clues for Prevention? Sport Med [Internet]. 2013;43(9):819–37
-
Doherty, C., Delahunt, E., Caulfield, B. y col. Incidencia y prevalencia de la lesión por esguince de tobillo: revisión sistemática y metaanálisis de estudios epidemiológicos prospectivos. Sports Med.2014;44:123-140
-
Fridman L, Fraser-Thomas JL, McFaull SR, Macpherson AK. Epidemiology of sports-related injuries in children and youth presenting to Canadian Emergency departments from 2007–2010. BMC Sports Sci Med Rehabil. 2013;5(1):30
-
Doral MN, Tandogan RN, Mann G, Verdonk R, editores. Sports Injuries: Prevention, Diagnosis, Treatment and Rehabilitation. Heidelberg: Springer-Verlag; 2012. p. 989-94
-
Paterno MV, Taylor-Haas JA, Myer GD, Hewett TE. Prevention of Overuse Sports Injuries in the Young Athlete. Orthop Clin North Am. 2013;44(4):553-64
-
Maffulli N, Longob UG, Spiezia F, Denaro V. Aetiology and prevention of injuries in elite young athletes. En: Armstrong N, McManus AM. The Elite Young Athlete. London: Basel- Karger; 2011. p. 187-200
-
Del Castillo Codes M, Martínez A. D. Síndromes dolorosos del pie en el niño. Rev Pediatr Aten Primaria.2001;3:67-84
-
Toscano Pardo JM, Alonso Pérez Y, Melián Díaz J. Utilidad de las reglas de Ottawa para tobillo y medio pie en Atención Primaria. Validez (I). Medicina General y de Familia. 2016
-
Arnold A, Thigpen CA, Beattie PF, Kissenberth MJ, Shanley E. Overuse Physeal Injuries in Youth Athletes. Sport Heal A Multidiscip Approach [Internet]. 2017;9(2):139– 47
-
Soprano J V. Musculoskeletal injuries in the pediatric and adolescent athlete. Curr Sports Med Rep [Internet]. 2005;4(6):329–34
-
Guillodo Y. El tobillo del deportista. EMC – Tratado Med. 2012; 16(4):1-5
-
Cassas KJ, Cassettari-Wayhs A. Childhood and Adolescent Sports-Related Overuse Injuries [Internet]. 2006.
-
Gerbino PG. Elbow disorders in throwing athletes. Orthop Clin North Am [Internet]. 2003;34(3):417–26.
-
Ardevol J, Bolíbar I, Belda V, Argilaga S.Treatment of complete rupture of the lateral ligaments of the ankle. Knee Surg Sports Traumatol Arthrosc 2002;10(6):371-7
-
Chrestian P, Sarrat P, Cohen M. Entorses de la cheville de l’enfant et de l’adolescent. EMC-Elsevier Masson SAS, Podologie. 2003;27-050-A-80: 7p
-
Langlais J, Chrestian P, Ceuca D, L’Kaissi M, de Billy B. Les instabilités chroniques de la cheville de l’enfant et de l’adolescent. En: de Billy B, Langlais J, Dutoit M, Zambelli PY, editores. Reprises et séquelles en traumatologie de l’enfant. Montpellier: Sauramps Medical; 2010. p. 241–52.




